
Các điểm mù trên hình ảnh học não
31/01/2017
CĐPB tăng tín hiệu dịch não tủy trên Flair-Phần I
01/02/2017HÌNH ẢNH BỆNH LÝ THOÁI HÓA CỘT SỐNG
Thoái hóa cột sống có thể liên quan với khoang đĩa đệm, khớp liên mấu hoặc các mô nâng đỡ và mô mềm xung quanh. MRI là phương pháp lý tưởng để mô tả sự hiện diện, độ lan và biến chứng của bệnh lý thoái hóa cột sống. Các phương pháp hình ảnh khác như X quang quy ước, quang bao rễ thần kinh và CT có thể cho thông tin bổ sung trong các trường hợp riêng biệt. Các thủ thuật điều trị qua da có thể khẳng định các bất thường hình thái là nguyên nhân của các triệu chứng. Kết hợp với lâm sàng và các dữ liệu điện sinh lý cũng có thể giúp chNn đoán chính xác. Phối hợp với các thông tin từ hình ảnh với triệu chứng lâm sàng của bệnh nhân là điều bắt buộc để quyết định chiến lược điều trị thích hợp cho bệnh nhân bị đau do các tình trạng bệnh lý thoái hóa cột sống.
Bệnh lý thoái hóa cột sống rất phổ biến, là một trong những chỉ định thông thường nhất của khảo sát hình ảnh học cao cấp. Thoái hóa nhân đĩa được gọi là thoái hóa xương sụn gian đốt sống (osteochondrosis). Biến đổi sinh cơ học có thể xảy ra do thoái hóa xương sụn gian đốt sống và có thể góp phần gây rách vòng xơ, thoát vị đĩa đệm, tóoái hóa bề mặt thân sống và Schmorl’s node. Biến dạng do tóoái hóa cột sống là quá trình tóoái hóa thêm của đĩa đệm. Nó có đặc điểm là gai xương ở chỗ bám của các dây chằng quanh đốt sống của vòng xơ ngoài cùng đến màng xương đốt sống. Khớp động liên mấu sau thường bị ảnh hưởng bởi thoái hóa khớp tương tự như các khớp hoạt dịch ở khắp cơ thể. Thoái hóa dây chằng vàng, dây chằng gian gai và dây
chằng dọc sau cũng thường được phát hiện trên hình ảnh cắt lớp. Cần phải có kiến thức về giải phẫu bình thường và các biểu hiện thoái hóa của các cấu trúc này để có chNn đoán tối ưu.
MRI thường là hình ảnh chọn lựa để đánh giá thoái hóa cột sống vì có tương phản mô mềm ưu thế. CT có độ phân giải không gian cao và cho thấy rõ cấu trúc xương và đóng vôi. Tuy nhiên CT ít nhạy hơn MRI trong phát hiện thoái hóa mô mềm vì MRI dựa trên các biến đổi nổi bật mô mềm trước khi có các thay đổi bệnh lý được phát hiện trên giải phẫu. Các xét nghiệm hình ảnh khác cũng có thể giúp ích , đặc biệt khi các dấu hiện lâm sàng và MRI không phù hợp. Các xét nghiệm bổ sung trong đánh giá thoái hóa cột sống gồm X quang quy ước, chụp đĩa đệm, quang bao rễ thần kinh quy ước, CT quang bao rễ thần kinh và xạ hình. Thoái hóa có thể gây đau lưng khu trú, bệnh lý rễ và bệnh lý tủy.
Thoái hóa khớp liên mấu, thoái hóa đĩa đệm, thoái hóa bề mặt thân sống và tổn thương dây chằng cũng có thể phát sinh đau trong trường hợp đau ngang lưng. Hẹp ống sống hoặc hẹp lỗ liên hợp có thể gây bệnh lý tủy và bệnh lý rễ. Mất vững từng đoạn, gù và vẹo cột sống là các ví dụ của mất độ cong sinh lý có thể gây bệnh lý thoái hóa. Hình ảnh ở các bệnh nhân nghi ngờ bệnh lý cột sống có đặc điểm về mức độ và độ lan của thoái hóa có thể là nguồn gốc gây triệu chứng. Các thay đổi hình thái đáng kể trên hình ảnh thường gặp ở bệnh nhân không có triệu chứng. Điều này nhấn mạnh sự cần thiết phải đánh giá lầm sang toàn bộ và các dữ kiện điện sinh lý khi cần xác định ý nghĩa của các dầu hiệu giải phẫu thấy trên hình ảnh.
Thoái hóa đĩa đệm ở thành phần trước
Thoái hóa đĩa đệm
Khoang đĩa đệm là một khớp sụn hoặc khớp bán động với nhân đĩa ở trung tâm được bao xơ bao bọc. Nhân đĩa gồm chủ yếu là các proteoglycan ngậm nước được nâ ng đỡ bởi mạng lưới sợi elastin và các sợi collagen type II mịn. Vòng xơ gồm lớp trong và lớp ngoài. Lớp ngoài chủ yếu là các sợi collagen type I và được gắn vào viền đốt sống và màng xương đốt sống bằng các dây chằng quanh đốt sống. Vòng xơ trong gồm các sụn xơ và collagen bám với bề mặt sụn thân sống (Hình 1).

Hình 1. Giải phẫu đĩa đệm bình thường. Hình sagittal T2W cột sống thắt lưng xóa mỡ thấy tín hiệu cao đồng nhất trong nhân đĩa (mũi tên đen). Các sợi trong của vòng xơ (mũi tên trắng nhỏ) bám trực tiếp vào sụn bề mặt thân sống và các sợi ngoài (mũi tên trắng lớn) bám trực tiếp vào màng xương.
Thuật ngữ về thoái hóa cột sống còn chưa được rõ ràng. Có đề nghị cho rằng “các thay đổi thoái hóa sớm” có thể xem như là thay đổi theo tuổi trong đĩa đệm mà không có bằng chứng suy yếu cấu trúc. Thoái hóa đĩa đệm là từ dành riêng cho sự suy yếu cấu trúc kết hợp với các dấu hiệu tiến triển theo tuổi. Bệnh lý thoái hóa đĩa đệm đuợc định nghĩa là thoái hóa có triệu chứng. Nhiều bệnh nhân thoái hóa mà không có triệu chứng liên quan. Matsumoto và cs. ghi nhận rằng khoảng 90% bệnh nhân không triệu chứng trên 60 tuổi có thoái hóa đĩa đệm cổ. Thoái hóa nhân đĩa có đặc điểm là mất nước dần và phân mảnh glycosaminoglycan. Điều còn bàn cãi là sự thoái hóa có phải do các thay đổi sinh hóa này gây ra hay do thoái hóa đĩa đệm cơ học. Nhân đĩa ở người lớn có cấp máu bị giới hạn và các mạch máu nuôi duỡng bị hạ chế ở các lớp ngoài cùng của vòng xơ, phần còn lại của đĩa đệm được cung cấp bởi sự khuếch tán các chất chuyển hóa. Sự thiếu cấp máu tương đối này và quNn thể tế bào thưa thớt trong nhân đĩa dẫn đến khả năng hạn chế để phục hồi từ các tổn thương do cơ học hoặc chuyển hóa. Tổn thương đĩa đệm đại thể có thể không bao giờ lành hoàn toàn. khi đĩa đệm tổn thuơng tăng dần, mất áp lực trong đĩa đệm có thể dẫn đến giảm chiều cao, rách vòng xơ và thoát vị đĩa đệm.
MRI nhạy với các thay đổi sớm của thoái hóa đĩa đệm. Phân loại được Pffirman và cộng sự đề nghị về các đặc điểm MRI của thoái hóa đĩa đệm dựa vào chuỗi xung T2W Fast spin echo. Các thay đổi đĩa đệm sớm trên MRI gồm mất sự tăng tín hiệu đồng nhất bình thường trên T2W trong nhân đĩa (hình 2). Các thay đổi muộn liên quan với giảm tín hiệu trong nhân đĩa, mất phân biệt bình thờng giữa nhân đĩa và vòng xơ. Giảm chiều cao đĩa đệm dần và lồi đĩa đệm là các thay đổi muộn trong các đĩa đệm bị thoái hóa nặng hơn. Gai xương phía sau cũng gặp ở giai đoạn này và có thể góp phần làm hẹp ống sống và lỗ liên hợp. Cũng có thể thấy phình lớn dạng tỏa vòng và tái tạo khuôn theo thân sống kèm tăng chiều trước sau (hình 3).

Hình 2. Thoái hóa đĩa đệm. (A) hình sagittal STIR cho thấy đĩa đệm thoái hóa sớm (mũi tên trắng dày) có tín hiệu thấp dạng đường ngang, khe nhân đĩa. Khi đĩa đệm thoái hóa thêm, kém phân biệt giữa nhân đĩa và vòng xơ (đầu mũi tên trắng). Đĩa đệm thoái hóa rõ hơn (mũi tên trắng mỏng) giảm tín hiệu toàn toàn. (B) hình sagittal T2W trên đường giữa (có xóa mỡ) thấy thoái hóa đĩa đệm nhiều tầng gồm giảm tín hiệu đồng nhất trong đĩa đệm và giảm chiều cao đĩa đệm (mũi tên trắng mỏng).

Hình 3. Gù do thoái hóa. Hình T1W sagittal cột sống ngực thấy giảm chiều cao đĩa đệm phía trước (mũi tên) ở cột sống ngực giữa, dẫn đến gù cột sống ngực. Tăng chiều trước sau của thân sống có lẽ do tái tạo khuôn mạn tính.
X quang thường và CT không nhạy với các thay đổi thoái hóa đĩa đệm sớm. CT có thể giúp xác định đặc điểm thay đổi toái hóa muộn như đóng vôi đĩa đệm và phân biệt gai xương với phần đĩa đệm thoái hóa. Khí trong khoang đĩa hầu như đặc trưng cho thoái hóa, mặc dù đôi khi cũng thấy trong chấn thương và một số nhiễm trùng. Chiều cao đĩa đệm ở chỗ nối thắt lưng cùng thay đổi vì sự khác biệt về phân đoạn và giảm chiều cao ở khoang này không nhất thiết là bệnh lý (hình 4).
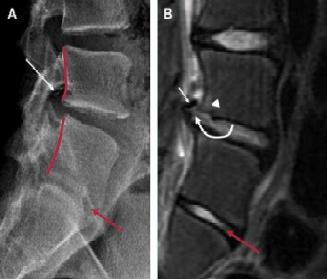
Hình 4. Thoát vị đĩa đệm người trẻ. (A) hình X quang thường cho thấy trượt ra sau (thành thân ống phía sau được chỉ ra bởi các đường đỏ). Gai xương nhỏ (mũi tên trắng) gợi ý có sự phá vỡ của vòng mấu xương (apophyseal ring). (B) Hình T2w thấy thoát vị đĩa đệm ra sau (mũi tên trắng cong) và tăng tín hiệu ở tủy xương dưới sụn (đầu mũi tên trắng). Phần gai xương nhỏ cũng ghi nhận dọc theo phần sau trên của đĩa đệm này (mũi tên trắng nhỏ). Cũng ghi nhận đĩa đệm bình thường ở tầng L5-S1 mặc dù có hẹp khoang đĩa đệm (mũi tên đỏ ở A và B).
Rách vòng xơ
Rách vòng xơ là sự suy yếu sinh cơ học của vòng xơ và thường liên quan với thoái hóa nhân đĩa. Ba kiểu rách vòng xơ cơ bản là rách dọc, rách tỏa vòng và rách viên chu. Rách tỏa vòng lan từ bờ trong vòng xơ đến ngoại vi và thường gặp ở phía sau hoặc phía sau bên. Rách tỏa vòng quan trọng vì đó là dấu hiện dự báo thoát vị đĩa đệm và là một nguyên nhân gây đau ngang lưng. Rách dọc và rách viên chu cũng có thể gặp nhưng ý nghĩa lâm sàng không rõ ràng. Rách dọc xảy ra giữa các sợi đồng tâm của vòng xơ. Rách viên chu xảy ra ở chỗ bám các sợi ngoài của vòng xơ với màng xương đốt sống. Chúng thường thấy ở phía trước và lien quan với biến dạng thoái hóa cột sống. Rách vòng xơ được phát hiện tốt nhất trên T1W sau tiêm Gd vì chuỗi xung này nhạy nhất để phát hiện rách vòng xơ. Mô hạt trong rách có thể thấy tín hiệu cao trên T2W và được xem là vùng tín hiệu cao (hình 5). Các thay đổi này có thể tồn tại nhiều năm trên các hình chụp theo dõi vì vậy không nhất thiết phải là một tình huống đau cấp hoặc bán cấp. Thoái hóa đĩa đệm nặng với giảm tín hiệu trên T2W và chiều cao đĩa đệm luôn thấy rách vòng xơ trên kỹ thuật chụp quang đĩa đệm(discography). MRI chỉ cho thấy có độ nhạy trung bình trong phát hiện rách vòng xơ trên nghiên cứu xác chết, đặc biệt rách dọc đôi khi chỉ được phát hiện trên MRI

Hình 5. (A) hình T1W sagittal FS sau tiêm Gd thấy rách vòng xơ bắt thuốc hay vùng tín hiệu cao. (B) hình T2W FS ở bệnh nhân khác thấy rách vòng xơ rộng lan đến các sợi vòng ngoài phía sau (mũi tên đỏ). Tăng tín hiệu trong đĩa đệm trên T2W do mô hạt trong chỗ rách. Tăng tín hiệu này không thay đổi ở lần chụp theo dõi 6 tháng sau (không chỉ ra).
Chụp quang đĩa đệm cũng được dùng để đánh giá rách vòng xơ. Đó là kỹ thuật tiêm thuốc cản quang và nhân đĩa để đánh giá tính toàn vẹn của vòng xơ. CT sau khi chụp quang đĩa đệm cải thiện độ nhạy phát hiện rách vòng xơ nhỏ (xem hình 9). CT quang đĩa đệm cũng nhạy hơn MRI trong phát hiện rách vòng xơ. Quang đĩa đệm không thể phát hiện rách đồng tâm hoặc rách viên chu vì kiểu rách này không thông thương với nhân đĩa. Rách vòng xơ không có ý nghĩa lâm sang rõ ràng. Một số các nhà nghiên cứu cho rằng đó là sự lão hóa bình thường. Rách cũng thường ghi nhận ở bệnh nhân không có triệu chứng và hầu như ở tất cả các thoái hóa đĩa đệm nặng. Thoái hóa đĩa đệm có thể gây đau ngang lưng rõ rệt và một số ượng đáng kể các bệnh nhân giảm đau khi cắt bỏ đĩa đệm hoặc hoặc thay thế đĩa đệm thắt lưng toàn phần. Dù vậy, phẫu thuật cho đau ngang thắt lưng thường không thành công và còn khó khăn trong việc chọn bệnh nhân đau ngang thắt lưng sẽ cải thiện sau khi phẫu thuật đĩa đệm. Một số nghiên cứu đề xuất việc chụp quang đĩa đệm là cách để khẳng định đĩa đệm là nơi phát sinh đau ở bệnh nhân có đau ngang lưng không giải thích được. Tuy nhiên, chNn đoán đau lưng do đĩa đệm và chụp quang đĩa đệm là một tiêu chuNn vàng chưa hoàn hảo. Tỉ lệdương tính giả được báo cao ở những bệnh nhân không triệu chứng từ 20-40%. Mặt dù chọn lựa cNn thận để chụp quang đĩa đệm, tỉ lệ thành công của phẫu thuật đau thắt lưng do đĩa đệm chỉ đạt được từ 40-60%.
Thoát vị đĩa đệm
Danh phát về thoát vị đĩa đệm còn khác nhau nhiều và thường còn phức tạp. Các định nghĩa chuNn hóa đã được Hội cột ống Bắc Mỹ giới thiệu. Theo các định nghĩa này, thoát vị được định nghĩa là sự di lệch khu trú chất đĩa đệm ra xa khỏi giới hạn của ngoại vi đã đệm. Một số hiệu chỉnh đã được mô tả để chuNn hóa them danh pháp. Thoát vị là “khu trú” nếu nhỏ hơn 25% chu vi. Thoát vị đáy rộng là từ 25% đến 50% chu vi và hơn 50% chu vi được định nghĩa là lồi đĩa đệm [xem bài DANH PHÁP] (HÌNH 6)

Hình 6. (A) Hình axial T2W FS thấy protrusion trung tâm phải/dưới khớp đáy rộng (Mũi tên trắng). (B) Hình sagittal T2W FS thấy extrusion trung tâm lớn (mũi tên đỏ) nối kết hẹp với đĩa đệm gốc (mũi tên trắng cong).
90% thoát vị đĩa đệm trung tâm hoặc cạnh trung tâm. 5% trong lỗ liên hợp và 5% ngoài lỗ liên hợp. Cần phải mô tả chèn ép cấu trúc về vị trí và độ nặng. MRI là phương pháp tuyệt vời để xác định đặc điểm thoát vị đĩa đệm, có độ nhạy và độ đặc hiệu cao. Độ tương phản mô mềm cao của MRI cho phép mô tả các rễ thần kinh và tủy sống trong bao màng cứng. Dễ nhận thấy sự xâm lấn vào các cấu trúc này từ mô mềm và xương.
Extrusion và protrusion đĩa đệm liên tục với đĩa đệm và thường có tín hiệu tương tự đĩa đệm trên tất cả các chuỗi xung. Khi đĩa đệm có tín hiệu rất thấp trên T2W, MRI có thể không phân biệt được các thành phần xương và mô mềm đối với mức độ hẹp ống sống. Tình huống này thường gặp ở cột sống cổ, ở đó việc phân biệc hẹp do xương và hẹp do mô mềm đĩa đệm có thể ảnh ởng đến việc lựa chọn điều trị. CT có thể bổ sung trong trường hợp này vì dễ thấy thành phần gai xương phía sau của phức hợp gai xương/đĩa đệm gây hẹp ống sống hoặc hẹp lỗ liên hợp.
CT hữu ích trong trường hợp MRI và lâm sàng không phù hợp và việc phẫu thuật được xem xét. MRI có thể gặp khó khăn trong việc nhận ra mảnh thoát vị rời. Chúng có tín hiệu thay đổi trên T1W và T2W, nhưng tiêm thuốc tương phản từ có thể giúp nhận ra và xác định đặc điểm. Các mảnh thoát vị này thường bắt thuốc viền (hình 8). Đĩa đệm rời thường thấy nhiều nhất ở ngay phía trước dây chằng dọc sau và khoang ngoài màng cứng phía trước. Sự đNy lệch dây chằng dọc sau ra sau có thể là manh mối để định vị.
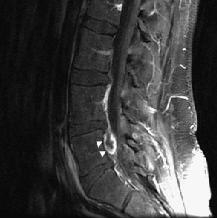
Hình 8. Mảnh thoát vị rời. Hình sagittal T1W sau tiêm Gd, thấy bắt thuốc viền của mảnh rời (đầu mũi tên) ở khoang ngoài màng cứng phía trước giữa thân sống L5 và dây chằng dọc sau.
Sự hiện diện của thoát vị đĩa đệm không có tương quan rõ với các triệu chứng và không rự báo các triệu chứng trong tương lai. Chung và cs. đã đưa ra tần suất protrusion đĩa đệm ở 20% bệnh nhân không có bệnh sử đau lưng. Weishaupt và cs. thấy lồi đĩa đệm và protrusion ở hầu hết những người tình nguyện không có triệu chứng được khảo sát MRI. Hầu hết các extrusion đĩa đệm đều có triệu chứng nhưng có thể gặp ở người không có triệu chứng. Thoát vị đĩa đệm tái phát là một lý do thường gặp đối với kết quả không mong muốn sau phẫu thuật và chiếm khoảng 5- 20%. Extrusion của một mảnh đĩa đệm gợi ý khuyết vòng xơ lớn hơn và lien quan với tỉ lệ tái phát cao hơn. Sự hiện diện của thoái hóa đĩa đệm nhẹ cũng được chứng minh là có tỉ lệ thoái vị đĩa đệm tái phát cao hơn sau phẫu thuật. Dora và cs. đã quan sát thấy rằng bệnh nhân có thoái hóa đĩa đệm nhẹ trên MRI có nguy cơ thoát vị tái phát có triệu chứng sau phẫu thuật cao gấp 6.8 lần so với bệnh nhân có thoái hóa đĩa đệm rõ rệt. Thoát vị đĩa đệm ở trẻ vị thành niên là một vấn đề quan trọng vì có chung đặc điểm hình ảnh và bệnh học. Thoát vị đĩa đệm thường kết hợp với sự phá vỡ đồng thời vòng mấu xương (apophyseal ring) phiá sau và có thể thấy trên X quang nghiêng, CT và MRI (hình 6, hình 9). MRI mô tả kích thước của phần thoát vị, sự hiện diện và vị trí của mảnh xương bị đNy lệch, đó là một phần của vòng mấu xương (hình 4). Mảnh bị giật ra này có thể bị cốt hóa và gây hẹp ống sống. Chưa có sự đồng thuận về chỉ định phẫu thuật khi thấy có sự phá vỡ vòng mấu xương này.

Hình 9. CT quang đĩa đệm (discogram). (A) Hình Axial CT sau Khi chụp quang đĩa đệm qui ước thấy rách vòng xơ trung tâm (mũi tên trắng) với thuốc cản quang lan vào chỗ protrusion trung tâm nhỏ (đầu mũi tên trắng). (B) Hình tái tạo sagittal thấy rách bao xơ hoàn toàn kiểu tỏa vòng phía sau trung tâm (mũi tên trắng).
xem tiếp trang 2





