
Tổng quan về shock giảm thể tích máu ở người lớn
03/02/2017
Các tổn thương gan khu trú giàu mạch máu
04/02/2017Tiếp theo
Ung thư nội mạc tử cung
Hạch cạnh động mạch chủ là hạch vùng cần lưu ý đối với ung thư nội mạc tử cung (ngoài hạch chậu; xem bảng 1). Điều này phản ảnh một phần dạng lan của u này, trong khiliên quan di căn của hạch cạnh động mạch chủ không đặc trưng cho các u vùng chậu khác, như ung thư cổ tử cung và bàng quang. Trong trường hợp không có di căn hạch chậu, di căn ung thư nội mạc tử cung có thể xảy ra ở hạch cạnh động mạch chủ đơn độc. Tuy nhiên, di căn hạch chậu thường gặp hơn di căn hạch cạnh động mạch chủ. Ung thư nội mạc dương tính hạch thường gặp hơn ở các u giai đoạn T cao hơn và ở ung thư nội mạc độ ác cao hơn. Ở các bệnh nhân ung thư giai đoạn T sớm (giai đoạn I-II), số lượng hạch chậu di căn có ảnh hưởng tiên lượng quan trọng. Ở bệnh nhân có di căn hạch chậu và/hoặc hạch cạnh động mạch chủ (giai đoạn IIIC), hóa trị hỗ trợ và xạ trị u trực tiếp được đề nghị. Nếu xảy ra hạch tái phát, thì xạ trị được dùng có hay không có kèm hóa trị. Bảng 4 nêu lên hệ thống phân giai đọan N của ung thư nội mạc.
Carcinoma buồng trứng
U buồng trứng thường lan đến hạch cạnh động mạch chủ ngoài hạch chậu. Di căn hạch thường gặp, đặc biệt u ở giai đoạn T cao hơn (giai đoạn III-IV) với tỉ lệ 35% – 78%. Trong ung thư buồng trứng giai đoạn sớm (một bên, giai đoạn lâm sàng I) cũng có thể gặp di căn đến hạch chậu và hạch cạnh động mạch chủ, và khi có hạch chậu, di căn này có thể xảy ra cùng bên, đối bên hoặc hai bên. Như nhiều u khác, Tỉ lệ sống bị ảnh hưởng bất lợi bởi sự lan đến hạch của bệnh. Điều trị phẫu thuật ban đầu của ung thư biểu mô buồng trứng gồm cắt tử cung toàn phần qua đường bụng và cắt vòi-buồng trứng hai bên với nạo vét hạch chậu và hạch cạnh động mạch chủ bụng. Hạch di căn dẫn đến nâng giai đoạn lên giai đoạn IIIA, thường được điều trị bằng hóa trị. Hóa trị bổ sung cũng được xem xét sau khi thuyên giảm ở bệnh nhân giai đoạn III. Hình 8 là một ví dụ về lan hạch cạnh động mạch chủ (hạch vùng) từ ung thư buồng trứng . Bảng 4 nêu lên hệ thống phân giai đọan N của ung thư buồng trứng.
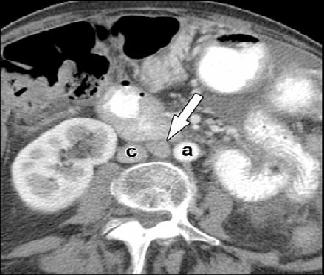
Hình 8. Axial CT cản quang thấy lớn hạch (mũi tên) giữa động mạch chủ bụng(a) và tĩnh mạch chủ dưới (c). Hạch cạnh động mạch chủ là hạch vùng của ung thư buồng trứng,vì vậy đây là giai đoạn N1.
Carcinoma dương vật
Ở bệnh nhân ung thư dương vật, hạch di căn thường xảy ra ở bẹn. Lúc biểu hiện, 96% bệnh nhân ung thư dương vật có hạch bẹn sờ thấy được và 45% có hạch di căn. Các yếu tố dự báo di căn hạch gồm giai đoạn bệnh học của u nguyên phát,thuyên tắc bạch huyết (thuyên tắc do u trong bạch huyết quanh u) và độ mô học. Cần nhớ rằng, bệnh lý hạch bẹn thường là một biểu hiện của lớn phản ứng của nhiễm trùng kèm theo hoặc viêm. Quyết định lâm sàng đối với cắt bỏ hạch bẹn được thực hiện sau 2-6 tuần điều trị kháng sinh. Nếu hạch lớn còn sờ được sau khi điều trị kháng sinh trong thời gian này thì cắt hạch bẹn. Nếu hạch bẹn là hạch di căn, cần xem xét đến nạo vét hạch chậu hoàn toàn, mặc dù điều này cần xem xét. Vì tiên lượng xấu đối với ung thư dương vật có hạch dương tính, việc cắt bỏ sớm hạch di căn cải thiện tỉ lệ sống. Tiên lượng bị ảnh hưởng bất lợi bởi số lượng hạch di căn nhiều hơn, hạch hai bên, di căn hạch chậu sâu và lan ngoài hạch. Đối với bệnh giai đoạn IV, gồm bệnh có hạch di căn không vùng, chấp nhận dùng hóa trị giảm nhẹ hoặc xạ trị. Xu hướng hạch lớn không di căn ở bệnh nhân ung thư dương vật được minh họa ở hình 9a, một trường hợp lớn hạch chậu ngoài được cắt bỏ nhưng chứng minh lành tính trên xét nghiệm mô học. Hình 9b mô tả bệnh di căn hạch vùng từ ung thư dương vật. Bảng 5 nêu lên hệ thống phân giai đọan N của ung thư dương vật.
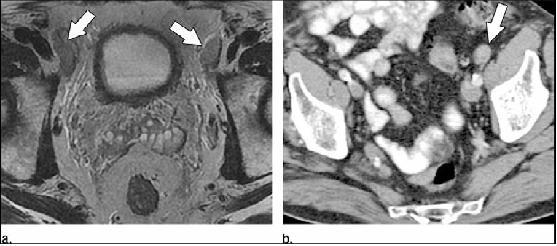 Hình 9. (a) Axial T2W thấy lớn hạch chậu ngoài hai bên (mũi tên) ở bệnh nhân ung thư tế bào vảy dương vật. Nếu di căn, đây là giai đoạn N3,nhưng phân tích mô học của mẩu sinh thiết hạch không thấy di căn. (b) Axial CT cản quang thấy lớn hạch chậu ngoài bên ở phía bên trái (mũi tên). Di căn được xác nhận trên sinh thiết qua da. Đây là giai đoạn N3 của carcinoma dương vật.
Hình 9. (a) Axial T2W thấy lớn hạch chậu ngoài hai bên (mũi tên) ở bệnh nhân ung thư tế bào vảy dương vật. Nếu di căn, đây là giai đoạn N3,nhưng phân tích mô học của mẩu sinh thiết hạch không thấy di căn. (b) Axial CT cản quang thấy lớn hạch chậu ngoài bên ở phía bên trái (mũi tên). Di căn được xác nhận trên sinh thiết qua da. Đây là giai đoạn N3 của carcinoma dương vật.

Bảng 5. Phân loại giai đoạn N cho ung thư dương vật.
Ung thư tiền liệt tuyến
Di căn hạch xảy ra khoảng 9% ung thư tiền liệt tuyến. Di căn thường liên quan đến hạch chậu trong, chậu ngoài hoặc hạch bịt. Ở bệnh nhân ung thư tiền liệt tuyến một bên, hạch di căn tiền liệt tuyến có xu hướng cùng bên. Các lựa chọn điều trị cho giai đoạn T từ thấp đến trung gian (T1-T2c) và thang điểm Gleason từ thấp đến trung gian (điểm 2-7) gồm điều trị theo dõi, xạ trị chùm tia ngoài (EBRT), xạ trị gần và cắt bỏ tiền liệt tuyến tận gốc. Bệnh nhân có nguy cơ cao di căn hạch (trên cơ sở toán đồ (nomogram)) là ưu tiên xạ hạch vùng chậu có hay không có kèm trị liệu dẫn chất androgen hỗ trợ. Trong các bệnh nhân điều trị phẫu thuật, việc quyết định cắt hạch chậu cũng dựa trên cơ sở toán đồ – xác suất bắt nguồn của hạch di căn. Nếu tìm thấy hạch di căn, thì xem xét điều trị dẫn chất androgen hỗ trợ. Đối với bệnh nhân có giai đoạn T cao hơn (T3a hoặc cao hơn) hoặc điểm Gleason cao hơn (8-10), lựa chọn điều trị thường là dẫn chất androgen hỗ trợ và EBRT, với xem xét cắt tiền liệt tuyến tận gốc ở các bệnh nhân chọn lựa (u thể tích nhỏ không dính). Khi cắt tiền liệt tuyến tận gốc được thực hiện cho bệnh giai đoạn T3, thường cắt hạch vùng chậu; nếu phát hiện hạch di căn, xem xét điều trị dẫn chất androgen hỗ trợ. Hình 10 cho thấy trường hợp hạch di căn vùng và không vùng từ ung thư tiền liệt tuyến. Bảng 4 nêu lên hệ thống phân giai đọan N của ung thư tiền liệt tuyến.
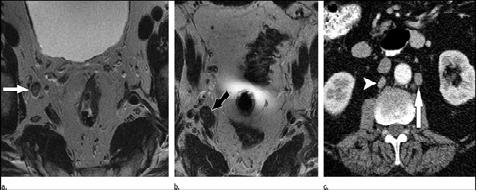
Hình 10. (a) Axial T2W thấy hạch bịt phải lớn nhẹ, hình tròn, tín hiệu không đồng nhất (mũi tên) cạnh cơ bịt ngoài. Hạch này tương ứng với bệnh N1. (b) Axial T2W với coil bề mặt và coil nội trực tràng thấy hạch chậu trong trước phải lớn với tín hiệu không đồng nhất (mũi tên). Hạch này ở giai đoạn bệnh N1. (c) Axial CT cản quang thấy lớn hạch cạnh động mạch chủ (mũi tên) và hạch sau tĩnh mạch chủ dưới (đầu mũi tên). Đây không phải là hạch vùng của ung thư tiền liệt tuyến nên tiêu biểu cho bệnh M1.
Carcinoma trực tràng
Hạch di căn thường gặp nhất là lan đầu tiên vào hạch mạc treo trực tràng. Hạch mạc treo trực tràng liên quan thường ở cùng mức hoặc gần u trực tràng, di căn đến hạch mạc treo trực tràng xa u chiếm chỉ 2% hạch ác tính. Hạch ngoài mạc treo trực tràng thường gặp nhất dọc theo động mạch trực tràng giữa; chuỗi hạch chậu trong; và hạch bịt, cùng giữa, ít gặp hơn là ở hạch chậu chung hoặc chậu ngoài. Đối với ung thư trực tràng, hạch cạnh động mạch chủ không phải hạch vùng và lan đến hạch này đưa đến bệnh M1 (giai đoạn IV). Hạch bẹn cũng là vị trí không phải hạch vùng của di căn hạch ở các bệnh nhân này. Điều này liên quan với tiên lượng rất kém và nói chung chứng tỏ bệnh lan tỏa. Di căn hạch bẹn thường gặp hơn ở ung thư nằm 1/3 dưới trực tràng. Bệnh nhân di căn hạch bẹn từ ung thư trực tràng có tiên lượng sống 5 năm rất kém. Bệnh nhân có u trực tràng T1-T2 có thể được điều trị chỉ bằng cắt bỏ. Tuy nhiên, nếu có di căn hạch (hoặc nếu u T3). Hóa trị hỗ trợ và xạ trị được khuyên. Hình 11 cho thấy trường hợp hạch di căn vùng và không vùng từ ung thư trực tràng. Bảng 6 nêu lên hệ thống phân giai đọan N của ung thư trực tràng.
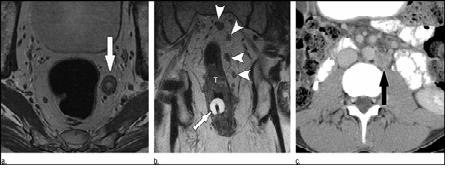
Hình 11. (a) Axial T2W thấy hạch quanh trực tràng trái lớn (mũi tên) với tín hiệu không đồng nhất. Đây là giai đoạn N1. Hình coronal T2W thấy ít nhất 4 hạch quanh trực tràng lớn (đầu mũi tên), xếp loại giai đoạn N2. U trực tràng (T) và catheter Floley (mũi tên). (c) Axial CT cản quang thấy hạch cạnh động mạch chủ lớn, không đồng nhất (mũi tên). Đây không phải là hạch vùng của ung thư trực tràng, biểu hiện giai đoạn bệnh M1

Bảng 6. Phân giai đoạn N ung thư trực tràng Giai đoạn
Ung thư tinh hoàn
Sự lan của ung thư tinh hoàn thường gặp nhất theo cách di căn bạch huyết. Hạch vùng di căn cho ung thư tinh hoàn là hạch cạnh động mạch chủ, với dẫn lưu bạch huyết đi theo mạch máu sinh dục và sau phúc mạc. Hình 12a cho thấy di căn hạch cạnh động mạch chủ (vùng) từ ung thư tinh hoàn. Tuy nhiên, điều quan trọng cần lưu ý là, khi bệnh nhân đã có phẫu thuật bẹn và bìu, thì dẫn lưu bạch huyết bị thay đổi. Klein và cs. đã báo cáo 22 bệnh nhân di căn hạch bẹn từ ung thư tinh hoàn, 21 bệnh nhân đã có bệnh sử phẫu thuật bìu hoặc bẹn trước khi biểu hiện ung thư tinh hoàn, hạch bẹn ngoài và hạch trong chậu được xem là hạch vùng. Sau khi cắt bỏ, hạch bẹn và hạch chậu cũng tạo thành một vị trí tái hát ở các bệnh nhân này (hình 12b). Cần phải nhớ rằng, trong việc ấn định giai đoạn N đối với bệnh nhân bị ung thư tinh hoàn, kích thước hạch tối đa là một chỉ số mô tả quan trọng (hơn là đường kính trục ngắn tối đa) và điều này phải được báo cáo trên khảo sát hình ảnh phân giai đoạn. Bảng 7 nêu lên hệ thống phân giai đọan N của ung thư tinh hoàn.
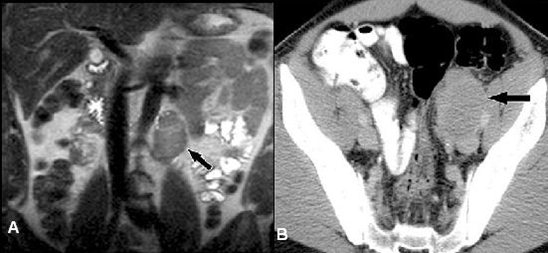
Hình 12. (a) Hình coronal T2W thấy lớn hạch cạnh động mạch chủ (mũi tên). Hạch > 5cm theo chiều lớn nhất. Vì kích thước này, hạch được xem là ung thư tinh hoàn giai đoạn N3. (b) Axial CT thấy lớn rõ rệt chuỗi hạch giữa hạch chậu ngoài trái (mũi tên). Bệnh nhân đã được phẫu thuật trước đó ở vùng bẹn trái trước khi bị ung thư tinh hoàn. Phẫu thuật này có thể làm gián đoạn dẫn lưu bình thường hạch cạnh động mạch chủ từ tinh hoàn; vì vậy, bệnh nhân này có hạch tái phát ở chuỗi hạch chậu ngoài trái.

Bảng 7. Phân giai đoạn N cho ung thư tinh hoàn
Một nghiên cứu loạt lớn bệnh nhân ung thư tinh hoàn đã được nạo hạch sau phúc mạc, dùng để xác định tần số liên quan của di căn hạch với các vị trí đặc hiệu dựa vào bên bị u tinh hoàn. Trong nghiên cứu này, hạch cạnh động mạch chủ là vị trí lan thường gặp nhất. Cũng có sự phân bố ưu thế một bên của di căn, với hạch di căn thường gặp nhiều hơn đối với hạch cạnh động mạch chủ cùng bên với u. Đối với u bên trái, hạch nằm phía bên trái và trước động mạch chủ được xem là cùng bên. Trong 80% trường hợp, u bên trái chỉ lan đến hạch cạnh động mạch chủ cùng bên (hai bên và đối bên 20%). Hiếm khi di căn hạch đối bên mà không có hạch cùng bên. Di căn phía bên phải đến cạnh tĩnh mạch chủ dưới (bên phải tĩnh mạch chủ dưới), trước tĩnh mạch chủ dưới, giữa động mạch chủ và tĩnh mạch chủ dưới và trước động mạch chủ được xem như là cùng bên. U phía bên phải di căn đến hạch cùng bên đơn độc ở 85% và cả cùng bên và đối bên ở 13%. Chỉ di căn đến hạch đối bên xảy ra ở một số nhỏ u bên phải. Khi xảy ra di căn đến hạch chậu chung hoặc chậu ngoài, thường ở cùng phía với u nguyên phát. Tầm quan trọng của di căn hạch nằm toàn bộ cho xử trí ung thư tinh hoàn. Trong trường hợp u tế bào mầm seminoma và không seminoma, tổn thương nguyên phát được điều trị bằng cắt bỏ tinh hoà vùng bẹn tận gốc. Giai đoạn N được phân chia thêm bệnh giai đoạn II thành IIA, IIB và IIC dựa trên sự hiện diện theo thứ tự bệnh N1, N2 và N3. Ở bệnh nhân có seminoma, giai đoạn bệnh IIA và IIB bao gồm hạch chậu cùng bên, có thể được điều trị bằng xạ trị ngoài dưới hoành. Đối với giai đoạn IIC (hạch > 5cm) và seminoma III, hóa trị hệ thống được đề xuất, đều trị thêm phụ thuộc vào đáp ứng điều trị. Đối với u tế bào mầm không seminoma giai đoạn IIA và IIB, lựa chọn điều trị gồm hóa trị sau khi nạo hạch sau phúc mạc. U tế bào mầm giai đoạn IIC (hạch >5cm) và III (gồm di căn hạch không vùng) được điều trị chủ yếu bằng hóa trị. Đối với u tế bào mầm không seminoma, việc đánh giá kích thước hạch còn lại sau hóa trị đợt đầu đặc biệt quan trọng. Ở những bệnh nhân này, hạch còn lại đo được lớn hơn 1cm theo đường kính lớn nhất cần phải được cắt bỏ, vì hạch này chứa teratoma trưởng thành trong 50% trường hợp và ung thư sống trong 35%. Ngoài kích thước hạch tuyệt đối sau hóa trị, giảm kích thước tương đối so với trước điều trị cũng giúp dự báo khả năng teratoma trong các hạch sau phúc mạc còn lại này.
Carcinoma âm đạo
Dẫn lưu hạch vùng của ung thư âm đạo phụ thuộc vào mức giải phẫu của u nguyên phát. Hai phần ba trên âm đạo dẫn lưu chủ yếu vào hạch chậu sâu, bao gồm chuỗi hạch chậu trong và chậu ngoài và hạch bịt. Một phần ba dưới dẫn lưu vào hạch bẹn và hạch đùi. Al-Kurdi và Monaghan đã nghiên cứu 99 bệnh nhân u âm đạo nguyên phát và phân bố hạch với lưu ý đến mức giải phẫu của u âm đạo. Trong nghiên cứu này, u ở một phần ba trên di căn đến các hạch chậu sâu, trong khi u từ một phần ba dưới di căn đến cả hạch chậu sâu và hạch bẹn, khi u liên quan đến toàn bộ các phần của âm đạo. Hình 13 cho thấy trường hợp hạch di căn hạch chậu ngoài (vùng). Bảng 4 nêu lên hệ thống phân giai đọan N của ung thư âm đạo.
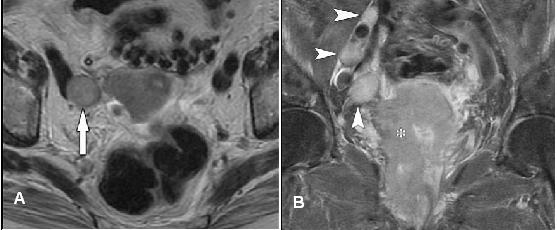 Hình 13. Ung thư âm đạo. (a) Axial T2W thấy lớn hạch chậu ngoài phía trong bên phải (mũi tên) tương ứng với bệnh N1. (b) Coronal T2W FS thấy các hạch chậu ngoài phía trong bên phải (đầu mũi tên) lớn do di căn từ u âm đạo lan rộng (*). Đây là bệnh N1.
Hình 13. Ung thư âm đạo. (a) Axial T2W thấy lớn hạch chậu ngoài phía trong bên phải (mũi tên) tương ứng với bệnh N1. (b) Coronal T2W FS thấy các hạch chậu ngoài phía trong bên phải (đầu mũi tên) lớn do di căn từ u âm đạo lan rộng (*). Đây là bệnh N1.
Di căn hạch ảnh hưởng đến xử trí ung thư âm đạo. Giai đoại I-II được điều trị bằng xạ trị ngoài đích đ ến tổn thương nguyên phát cũng như các vị trí dẫn lưu hạch nghi ngờ (bẹn và / hoặc hạch chậu phía bên). Xạ trị ngoài có thể được dùng đơn độc hoặc điều trị hỗ trợ sau khi cắt âm đạo và cắt hạch chậu và/hoặc hạch bẹn phụ thuộc vào các yếu tố bệnh nhân. Đối với u giai đoạn III hoặc IVA , gồm cả bệnh N1, xạ trị, bao gồm xạ trị ngoài hướng hạch là tiêu chuẩn.
Ung thư âm hộ
Ở bệnh nhân ung thư âm hộ, hạch vùng là hạch bẹn và hạch đùi, trong khi di căn đến hạch chậu sau nh ư hạch chậu trong hoặc hạch chậu ngoài được xem như di căn xa. Tình trạng hạch ảnh hưởng rõ rệt đến phân giai đoạn bệnh. Lan đến hạch vùng một bên là bệnh N1 (giai đoạn chung III), trong khi hạch vùng hai bên là N2 (giai oạn bệnh IV). Bảng 8 nêu lên hệ thống phân giai đọan N của ung thư âm hộ.

Bảng 8. Phân giai đoạn N hạch cho ung thư âm hộ.
Hình 14 minh họa di căn hạch bẹn hai bên. Ảnh hưởng tiên lượng của di căn hai bên là đáng kể, với tỉlệ sống trung bình liên quan đến ung thư giai đoạn III và IV theo thứ tự là 20 tháng và 8 tháng, trong khi tỉ lệ sống giai đoạn II là 128 tháng. Bafna và cs, thấy rằng mặc dù di căn hạch bẹn hai bên có tiên lượng kém, di căn hạch một bên có thể có tiên lượng tốt ngoài trừ có nhiều hạch liên quan. Paladini và cs. thấy rằng sự xuyên thấu của u qua bao hạch và kích thước tối đa của tổn thương bên trong hạch liên quan với tiên lượng kém hơn.
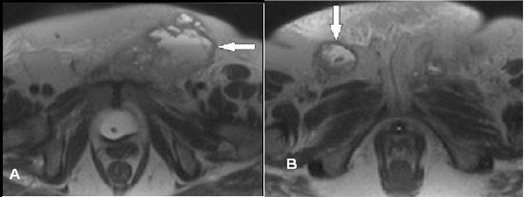 Hình 14. Ung thư âm hộ. Axial T2W ở một bệnh nhân thấy lớn rõ rệt hạch bẹn nông trái (a) và phải (b ) (mũi tên). Cả hai hạch có tín hiệu trung tâm cao tương ứng với hoại tử. Vì có hạch bẹn di căn hai bên, nên đây là ung thư âm hộ giai đoạn N2.
Hình 14. Ung thư âm hộ. Axial T2W ở một bệnh nhân thấy lớn rõ rệt hạch bẹn nông trái (a) và phải (b ) (mũi tên). Cả hai hạch có tín hiệu trung tâm cao tương ứng với hoại tử. Vì có hạch bẹn di căn hai bên, nên đây là ung thư âm hộ giai đoạn N2.
Đối với ung thư âm hộ giai đoạn sớm (giai đoạn I hoặc II), cắt âm hộ tận gốc được thực hiện với bóc t ách hạch bẹn và đùi, nhận diện hạch canh gác với technetium 99m sulfur colloid đã từng được gợi ý như là một tiếp cận sống còn. Ở giai đoạ n ung thư III và IV, cắt âm hộ tận gốc được bổ sung thêm bằng xạ trị, bao gồm xạ các vị trí hạch liên quan.
HƯỚNG TƯƠNG LAI
Độ chính xác chưa tối ưu của các kỹ thuật hình ảnh cắt ngang hiện nay trong chẩn đoán di căn hạch từ các u vùng chậu là một thách thức quan trọng và cơ hội để phát triển các xét nghiệm chính xác hơn. PET được thực hiện với các chất chuyển hoá và hướng mục tiêu và MRI được thực hiện với tiêm các thuốc tương phản hạt nano là hai tiếp cận có tiềm năng. Hiểu biết tốt hơn về cơ sở phân tử của các u vùng chậu khác nhau cũng có thể giúp phát triển các thuốc tạo ảnh hướng mục tiêu đặc hiệu hơn. Hơn nữa, các kỹ thuật có giá trị dự báo âm tính tốt cung cấp khả năng ngăn ngừa các biến chứng của bóc tách hạch, trong khi đó giá trị dự báo dương mạnh có thể cho phép điều trị thích hợp nhất, tạo điều kiện thuận lợi cho thử nghiệm lâm sàng và đánh giá kết quả.
PET với các chất chuyển hoá và hướng mục tiêu
Việc thực hiện PET với fluorine 18 fluorodeoxyglucose (FDG) đã được tăng thêm nhiều bằng việc sử dụng phối hợp PET/CT cung cấp hình ảnh chức năng và giải phẫu được ghi lại đồng thời một cách chính xác. Điều này tạo thuận lợi cho việc định vị mô ngấm FDG cao, như mô u. Độ phân giả không gian tương đối kém và khả năng cho kết quả không chính xác ở vùng chậu vì sự tồn đọng FDG trong bàng quang và niệu quản là các đặc điểm hạn chế. Một hạn chế thêm là việc phát hiện u, như ung thư tiền liệt tuyến, không tăng rõ rệt chuyển hoá glucose. Vì vậy, FDG được dùng giới hạn trong đánh giá di căn hạch từ ung thư tiền liệt tuyến. Các chất phóng xạ đánh dấu khác cho ung thư tiền liệt tuyến như acetate gắn carbon 11 (11C ) hoặc cholin gắn 11C có thể đóng vai trò trong tương lai. Trong các u vùng chậu khác, độ chính xác hỗn hợp đã được đưa ra với FDG PET trong đánh giá di căn hạch. Chẳng hạncác nghiên cứu ung thư tử cung và cổ tử cung đã cho thấy độ đặc hiệu cao (khoảng 100%) nhưng kỹ thuật này bị hạn chế do độ nhạy thấp đối với di căn hạch từ ung thư tử cung (độ nhạy 53-60%) và ung thư cổ tử cung (độ nhạy 58- 91%). Đặc biệt FDG PET không nhạy với hạch di căn kích thước nhỏ hơn, với ngưỡng 5mm trong đánh giá di căn hạch từ ung thư cổ tử cung.
MRI với thuốc tương phản hạt nano
Thuốc tương phản oxid sắt siêu thuận từ siêu nhỏ (USPIO) có thể dùng để phát hiện di căn hạch t rên MRI dựa vào các thành phần tế bào của hạch hơn là kích thước hạch hoặc hình thái. USPIO gắn kết vào các thành phần tế bào của hệ võng nội mô, bao gồm đại thực bào trong hạch. Hiệu ứng siêu thuận từ của USPIO dẫn đến tín hiệu thấp trong các hạch bình thường trên T2W và T2*W. Khi các thành phần võng nội mô của hạch bị thay thế bởi tế bào u, USPIO có thể không tập trung lâu hơn ở các vùng này và tín hiệu sẽ không thay đổi. Các kết quả âm tính giả có thể xảy ra với lắng đọng u vi thể ở các hạch bình thường khác. Hạch phản ứng có thể cho thấy tín hiệu thấp ở trung tâm hạch trên T2*W. Một nghiên cứu báo cáo vào năm 2005, gồm các bệnh nhân ung thư cổ tử cung và nội mạc, đã so sánh MRI được phân tích theo tiêu chuẩn kích thước hạch di căn so với MRI dùng USPIO. MRI với USPIO có độ nhạy và độ đặc hiệu lần lượt là 91-100% và 87-94%; độ nhạy và độ đặc hiệu của MRI không cản quang lần lượt là 27 và 94%. Một thử nghiệm đa trung tâm đánh giá hiệu quả của MRI với USPIO trong phát hiện hạch từ ung thư tiền liệt tuyến đã đạt được độ nhạy và độ đặc hiệu lần lượt là 82% và 93% so với độ nhạy và độ đặc hiệu là 34% và 97% trên CT. Trong báo cáo này, giá trị dự báo âm là 96% , làm các tác giả đưa ra kết luận rằng các dấu hiệu MRI có USPIO âm tính có thể loại trừ bóc tách hạch ở bệnh nhân ung thư tiền liệt tuyến có nguy cơ di căn hạch từ trung gian đến cao. Mức độ chính xác cao trong chẩn đoán di căn hạch cũng thấy được với kỹ thuật này ở bệnh nhân ung thư tinh hoàn, bàng quang và dương vật. Một phân tích tổng hợp mới đây trong việc thực hiện chẩn đoán bằng MRI với các hạt nano trong phát hiện di căn hạch liên quan với tất c ả các u đã cho thấy độ nhạy và độ đặc hiệu chung lần lượt là 88% và 96%.
TÓM LẠI
Dự lan của u vùng chậu đến hạch là một cách thức quan trọng trong gieo rắc u và ảnh hưởng đáng kể đến tiên lượng và điều trị. Hiểu biết về giải phẫu hạch vùng chậu là cần thiết trong lý giải các hình ảnh cắt ngang, từ bất kỳ phương pháp nào, đã được dùng để phân giai đoạn các u này. Điều quan trọng là hiểu biết các hạch vùng khác nhau cho mỗi loại u và phân nhóm giai đoạn N cho mỗi u. Các khảo sát hình ảnh cắt ngang thường qui ít tối ưu hơn, nhưng có lẽ được cải thiện nhờ các phương pháp hình ảnh học chức năng như PET và MRI với USPIO cũng như nhờ vào các chiến lược hình ảnh học phân tử.
Các điểm quan trọng
- Di căn đến hạch vùng chậu là một cách quan trọng của gieo rắc u.
• Mổi một u vùng chậu dẫn lưu đến các hạch vùng, độ lan được mô tả theo giai đoạn N trong hệ thống TNM, trong khi di căn ngoài hạch vùng được xem như bệnh giai đoạn M.
• Đường lan của hạch vùng và sự phân loại giai đoạn N khác nhau đáng kể theo từng u vùng chậu.
• Kiến thức giải phẫu vùng chậu và danh pháp là quan trọng trong việc xem xét giai đoạn trên hình ảnh học cắt ngang.
Bs Cao Thiên Tượng
NGUỒN: Lymphatic Metastases from Pelvic Tumors: Anatomic Classification, characterization, and Staging1 Colm J. McMahon, MB, Neil M. Rofsky, MD and Ivan Pedrosa, MD January 2010 Radiology, 254, 31-46.
Từ khóa: CT · hạch chậu · MRI





