
Các bệnh lý hủy myelin và nhiễm trùng tủy sống
31/01/2017
Hình ảnh bệnh lý thoái hóa cột sống
01/02/2017tiếp theo
Khoang Meckel.
Giải phẫu bình thường
Dây thần kinh sinh ba (thần kinh V) thoát ra ở cầu não bên và chạy về phía trước ngang qua bể trước cầu não, qua đỉnh xương đá và đi vào khoang Meckel, ở đó synapse rễ cảm giác trong hạch Gasser. Sau đó dây thần kinh V phân thành ba nhánh là V1, nhánh mắt đi vào hốc mắt qua rãnh ổ mắt trên; V2, nhánh hàm trên thoát ra qua lỗ tròn; và V3, nhánh hàm dưới thoát ra qua lỗ bầu dục. Khoang Meckel là một khoang được lót bởi màng cứng lồng vào mặt sau ngoài của xoang hang và được lấp đầy dịch não tủy. Hạch Gasser, còn được gọi là hạch sinh ba hoặc hạch bán nguyệt, nằm ở phần dưới ngoài của khoang Meckel. Ngay phía trong hoang Meckel là động mạch cảnh trong trong xoang hang. Hai nhánh đầu tiên của dây V, V1 và V2 thoát ra khỏi khoang Meckel và chạy dọc theo thành bên xoang hang.
Các cạm bẩy lý giải
Khoang Meckel phải có tín hiệu dịch não tủy trên tất cả các chuỗi xung MRI (tức là giảm tín hiệu trên T1W và tăng tín hiệu trên T2W). Trên hình T1W sau tiêm ly giải cao, các cấu trúc chỉ bắt thuốc trong khoang Meckel là hạch Gasser, không lấp đầy toàn bộ xoang và lớp màng cứng mỏng. Tuy nhiên, trừ sự chú ý đặc biệt đến vùng này, không có tín hiệu bình thường dễ bị bỏ sót. Không may, nhiều tổn thương thâm nhiễm khoang Meckel là u và bệnh sử lâm sàng của bệnh lý thần kinh sinh khu trú không phải luôn luôn được cung cấp để hướng đến cho việc tìm kiếm của bác sĩ X quang đối với bệnh lý này. Mất tín hiệu dịch não tủy bình thường trong khoang Meckel có thể do nguyên nhân nội tại hoặc bên ngoài. Tổn thương choán chỗ xuất phát từ xương bướm trong đáy sọ có thể làm mòn vảo khoang này và xóa mờ khoang dịch não tủy. Tương tự một số tổn thương như Schwannoma có thể có tín hiệu cao tương tự dịch não tủy trên T2W. Trong các trường hợp này, điều quan trọng làm tìm các dấu hiệu phụ của tổn thương choán chỗ như phình lớn hoặc bào mòn khoang và tăng kích cỡ rễ thần kinh. Ngoài ra các tổn thương này có biểu hiện bắt thuốc mạnh lấp đầy khoang, trong khi khoang Meckel bình thường giảm tín hiệu. Nếu một tổn thương vùng này lan dọc theo các rễ thần kinh, có thể làm phình lớn hoặc làm mòn đường thoát ra, như khe ổ mắt trên, lỗ tròn và lỗ bầu dục. Một khi bệnh được nhận ra hoặc nghi ngờ trong khoang Meckel, bước tiếp theo là xác định sự phân nhánh thần kinh. Chẳng hạn, có thể có bằng chứng của hậu quả mất dẫn truyền thần kinh V. Các cơ nhai, được dẫn truyền bởi rễ vận động của thần kinh V (thoát ra qua lỗ bầu dục), sẽ thấy tăng tín hiệu trên T2W và có thể bắt thuốc trong giai đoạn cấp. Trong trường hợp tổn thương mạn tính, các cơ này sẽ teo và thâm nhiễm mỡ tăng tín hiệu trên T1W.
Chẩn đoán phân biệt
Các tổn thương thâm nhiễm khoang Meckel thường là bệnh lý di căn. Các tổn thương di căn có thể tích tụ theo đường máu đến các xương đáy sọ, rồi phát triển vào trong khoang này hoặc lan vào khoang Meckel qua con đường quanh dây thần kinh (hình 8). Sự gieo rắc theo dịch não tủy và màng não cũng là một con đường có thể có của thâm nhiễm di căn khoang Meckel. Trong các nhánh của thần kinh V, V3 là đường lan của u quanh dây thần kinh thường gặp nhất.
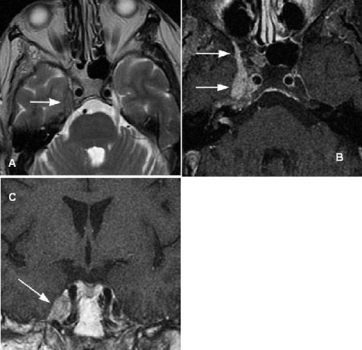
Hình 8. Carcinoma tế bào vảy ở bệnh nhân nữ 51 tuổi bị tê má phải. (a) Axial T2W thấy mất kín đáo tín hiệu dịch não tủy bình thường trong khoang Meckel phải (mũi tên). (b, c) Hình axial (b) và coronal (c) T1W sau tiêm thấy khối bắt thuốc không đối xứng (mũi tên) lấp đầy khoang Meckel phải. Khối được chứng minh là biều hiện của carcinoma tế bào vảy vòm mũi họng lan vào lỗ tròn, một dấu hiệu phù hợp với sự lan quanh dây thần kinh của u dọc theo nhánh thứ hai của dây thần kinh sinh ba phải.
Các tổn thương mạch máu cũng có thể gây bất thường hình ảnh trong vùng khoang Meckel. Chẳng hạn, phình động mạch cảnh trong và dị dạng động-tĩnh mạch có thể lan vào khoang kế cận này. Các khối choán chỗ khác trong khoang Meckel gồm schwannoma dây V, u màng não, u sợi thần kinh, neurosarcoid, giả u, macroadenoma tuyến yên, các nang dạng bì và thượng bì và lipoma. Các nhiễm trùng như viêm màng não, neurocysticercosis và viêm dây thần kinh Herpes cũng có thể gây tổn thương khoang Meckel.
Thân não. Giải phẫu bình thường
Về mắt phôi thai học, thân não xuất phát từ trung não (não giữa), phần trước não sau (cầu não và tiểu não) và não tủy (hành não). Não giữa được chia thành chỏm não phía trước và mái ở phía sau, với cống não ở giữa. Cuống não nằm ở phía trước. Khoang dịch não tủy bao quanh não giữa gọi là bể trung não và chứa hố gian cuống và bể xung quanh, nằm bao quanh hai bên cuống não. Màng mái chứa củ não sinh tư sau và trước (trên và dưới), hình thành tâm sinh tư. Khoang dịch não tủy phía sau củ não sinh tư là bể củ não sinh tư. Dây thần kinh III và IV bắt nguồn từ não giữa. Cuống tiểu não trên và các bó chất trắng kết nối não giữa với tiểu não. Cầu não có hình tròn đặc trưng ở phía trước, thấy rõ trên hình sagittal. Các dây thần kinh sọ V-VIII xuất phát từ cầu não. Các dây thần kinh sọ VII và VIII chạy phía trước bên vào bề góc cầu tiểu não đến ống tai trong. Khoang dịch não tủy quanh cầu não phía trước gọi là bể trước cầu não. Cuống tiểu não giữa kết nối cầu não với tiểu não và bờ não thất IV. Hành não là vị trí xuất phát của các dây thần kinh sọ IX đến XII. Bó tháp nằm phía trước và các nhân trám hành nằm phía truớc ngoài. Ở phía sau ngoài, cuống tiểu não giữa nối hành não với tiểu não. Hành não kéo dài đến mức lỗ chẩm.
Các cạm bẫy lý giải
Thân não được đánh giá tốt nhất trên MRI, cho phép nhìn chi tiết giải phẫu như phân biệt chất xám trắng. Tuy nhiên, quan trọng hơn, không giống như CT, MRI không bị hạn chế bởi ảnh giả cứng hóa chùm tia (beam hardening artifact) trong đánh giá hố sau.
Điểm chú ý. Đậm độ xương đáy sọ làm xóa mờ nhiều chi tiết thân não và tiểu não trên CT. Các thay đổi bệnh học kín đáo về đậm độ các cấu trúc này có thể bị che khuất do vùng tăng đậm độ hoặc giảm đậm độ được gây ra do ảnh giả cứng hóa chum tia. Điều chỉnh độ rộng và mức cửa sổ có thể cho thấy vùng đậm độ bất thường má không làm trùng khớp với dạng ảnh giả cứng hóa chùm tia (hình 9).
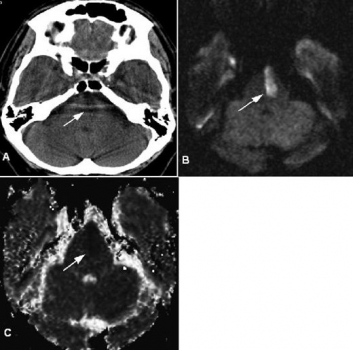
Hình 9. Nhồi máu não ở nam 64 tuổi bị chóng mặt và ngất. (a) Hình axial CT không cản quang thường qui chỉ cho phép đánh giá hạn chế thân não. Tuy nhiên, có một vùng giảm đậm độ kín đáo ở cầu não trái (mũi tên). (b, c) Hình MRI khuếch tán (b) và hệ số khuếch tán biểu kiến (c) thực hiện qua cầu não cho thấy khuếch tán hạn chế (mũi tên) ở vùng giảm đậm độ thấy trên CT, dấu hiệu phù hợp với nhồi máu.
Đánh giá thân não bằng CT phụ thuộc nhiều các các dấu hiệu gián tiếp của bệnh. Chẳng hạn, hiệu ứng choán chỗ được suy ra từ việc đánh giá tínhối xứng của bể nền. Các quá trình như hiệu ứng choán chỗ hoặc phù do nhồi máu không thể nhìn thấy trực tiếp được. Vì vậy, các manh mối kín đáo như xóa bể trung não cần phải gợi ý đánh giá thêm bằng MRI để xác định nguyên nhân (hình 10). Nếu nghi ngờ tổn thương choán chỗ trên CT, cần phải chụp MRI có tiêm thuốc tương phản đê ̉đánh giá thêm. Hơn nữa, giả tổn thương như nhung não, là một phần của tiểu não lồi vào bể góc cầu tiểu não, có thể giống với bệnh lý trên CT và cần lưu ý kỹ ở người khỏe mạnh.
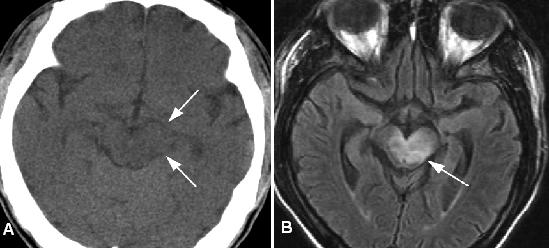
Hình 10. Tổn thương não giữa trái ở bệnh nhan nam 38 tuổi HIV dương tính bị toxoplasmosis có thay đổi tình trạng tâm thần. (a) Hình axial CT thường qui không cản quang cho thấy giảm đậm độ kín đáo ở não giữa kèm xóa bể xung quanh bên trái (mũi tên) do lớn cuống đại não trái, dấu hiệu có thể dễ bị bỏ sót. (b) Axial FLAIR cho thấy phù do mạch rõ rệt (mũi tên) do tổn thương ở não giữa trái. Tổn thương thấy bắt thuốc viền trên hình sau tiêm.
Chẩn đoán phân biệt
Hiệu ứng choán chỗ trong thân não có thể do (a) các nguyên nhân mạch máu như nhồi máu dẫn đến phù, xuất huyết hoặc dị dạng mạch máu; (b) U như glioma hoặc di căn; (c) Chấn thương với dập não hoặc tổn thương trục lan tỏa; (d) Nhiễm trùng như viêm não, abscess vi trùng sinh mủ,
neurocysticercosis hoặc củ lao; (e) các bệnh thâm nhiễm như sarcoidosis hoặc bệnh tăng sinh mô bào Langerhans. Một số tổn thương thân não có thể dẫn đến hiệu ứng choán chỗ nhẹ, trong khi thay đổi đậm độ nhu là đặc điểm nổi bật nhất. Các tổn thương này là nhồi máu nhỏ, bệnh não chất trắng đa ổ tiến triển (PML) và bệnh lý hủy myelin như xơ cứng rải rác hoặc viêm não tủy lan tỏa cấp (ADEM). Rộng khoang quanh mạch (thường ở đáy cuống não) cũng có thể nhìn thấy được trên CT và không được nhầm với bệnh lý. Teo các phần thân não cũng có thể có ý nghĩa bệnh lý ở các vùng khác của não, như thoái hóa wallerian ở bó vỏ gai ở cuống não trong bệnh cảnh nhồi máu liên quan đến vỏ vận động. Nhồi máu trước đây trong thân não cũng có thể thấy mất mô do nhuyễn não. Một số bệnh lý thoái hóa thần kinh như liệt trên nhân tiến triển cũng có biểu hiện teo thân não. Tổn thương choán chỗ và xuất huyết cũng có thể thấy ở khoang bể quanh thân não. Các tổn thương khu trú gồm u màng não và schwannoma, đặc biệt ở góc cầu tiểu não (hình 11), nang thượng bì, nang màng nhện, phình mạch; các tổn thương xuất phát từ đáy sọ như u nguyên sống, sarcoma sụn hoặc u tương bào; và các tổn thương di căn. Thâm nhiễm viêm hoặc u của màng não nền cũng có thể xóa mờ bể nền.
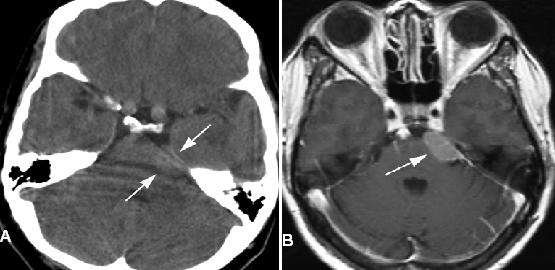
Hình 11. Schwannoma thần kinh sinh ba ở bệnh nhân nữ 45 tuổi có than phiền đau mặt. (a) Axial CT không cản quang thường qui cho thấy khối đồngđậm độ (mũi tên) ở bể trước cầu não xóa mờ bể góc cầu tiểu não trái, một dấu hiệu kín đáo có thể khó nhận thấy. (b) Axial T1W sau tiêm thuốc,thấy một khối (mũi tên) có bờ rõ ở vị trí của dây thần kinh V khi thoát ra khỏi cầu não bên. Khối này đã được chứng minh là schwannoma dây thần kinh sinh ba.
Nền sọ
Giải phẫu bình thường
Kiến thưc giải phẩu bình thường là quan trọng để đánh giá nền so, ̣bao gồm năm xương và các lỗ để dây thần kinh, động mạch và tĩnh mạch đi qua. Năm xương sọ gồm xương chẩm, thái dương, xương bướm, xương trán và xương sàng.
Bảng 1 đưa ra danh sách các lỗ nền sọ chính và các thành phần đi qua.
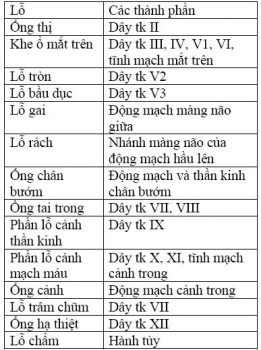
Bảng 1: Các lỗ nền sọ và các thành phần đi ngang qua
Các cạm bẫy lý giải
Với công nghệ CT đa lát cắt li giải cao hiện nay và khả năng tái tạo hình ảnh trên tất cả các hướng trực giao, các lỗ nền sọ có thể nhìn thấy được. Đôi khi gặp các biến thể, như không có lỗ gai khi có động mạch bàn đạp tồn tại. Loạn sản sợi làm lớn khoang tủy xương có thể dẫn đến hẹp gây ra bệnh lý thần kinh trên lâm sàng. Các lỗi thờng do không chú ý đến hoặc thiếu kiến thức giải phẫu bình thường. Đánh giá nền sọ bắt buộc phải sử dụng cửa sổ xương và cửa sổ mô mềm.
Chẩn đoán phân biệt
Rất nhiều bệnh lý có thể xuất phát từ xương, thần kinh và các cấu trúc mạch máu hiện hữu hoặc có thể lan đến theo đường máu khi bệnh di căn. Mặt dù hiểu biết thông thường là hố sọ sau ít thấy rõ trên CT hơn MRI , cần phải chú ý cẩn thận đến tất cả các cấu trúc khi các triệu chứng lâm sàng hướng đến vùng này (chẳng hạn, chóng mặt, thất điều, điếc tai, buồn nôn) với việc dùng cả cửa sổ xương và mô mềm (hình 12). Các tổn thương xương có thể gồm chấn thương, di căn xơ hoặc tiêu xương, các u xương hoặc sụn và loạn sản sợi. Các tổn thương mạch máu gồm giả phình và dị dạng động tĩnh mạch. Các bệnh dây thần kinh có thể gồm schwannoma, neurofibromatosis và neurofibroma dạng đám rối. Các u khác gồm u cuộn cảnh, lymphoma, melanoma và các u tuyến nước bọt nhỏ. Nhiễm trùng gồm bệnh xương chũm, lao, viêm đỉnh xương đá, u hạt cholesterol và cholesteatoma.
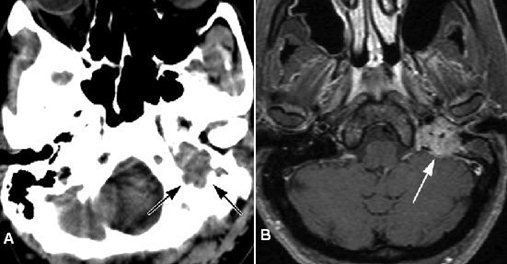
Hình 12. U cuộn cảnh ở bệnh nhân 55 tuổi bị chóng mặt. (a) Hình CT không cản quang thường qui (cửa sổ mô mềm) cho thấy khối mô mềm ở đáy sọ trái (mũi tên) có kèm mòn xương, dấu hiệu đã được chẩn đoán ban đầu là bệnh xương chũm. MRI có tiêm thuốc tương phản từ được chụp theo dõi vì triệu chứng dai dẳng (b) Hình axial T1W sau tiêm cho thấy khối bắt thuốc với tín hiệu flow voids bên trong ở lỗ cảnh trái (mũi tên), dấu hiệu phù hợp với u cuộn cảnh.
Mô mềm cạnh hầu.
Giải phẫu bình thường
Hình ảnh não thường qui thường bao gồm phần cổ. Do đó, kiến thức giải phẫu mô mềm và khoang cạnh hầu là quan trọng để nhận ra bệnh lý có thể xuất phát từ các vùng này. Hốc mũi và hầu mũi, hầu miệng và khoang miệng và thông thường, các phần của hạ họng (khoang giữa nắp thanh quản và cỗ nối họng – thực quản) nhìn thấy được trên CT và MRI. Các khoang niêm mạc này đối xứng, một dấu hiệu đặc biệt quan trọng ối với ngách họng (hố Rosenmuller), nằm ngay phía sau gờ vòi nhĩ (torus tubarius) ở hầu mũi. Xung quanh khoang niêm mạc hầu và cổ là mô mềm cạnh hầu, được chia bởi các mặt phẳng cân thành các khoang riêng biệt: khoang cạnh hầu (bình thường chứa mỡ), khoang cảnh, khoang nhai, khoang sau hầu và khoang quanh cột sống. Ngoài ra, các tuyến nước bọt (thường là tuyến mang tai) ít nhất được nhìn thấy một phần trên hình ảnh não thường qui.Tổn thương có thể định vị ở một trong những khoang sâu của cổ nếu như mối quan hệ giải phẫu giữa các khoang được hiểu rõ. Ví dụ, tổn thương ở khoang nhai đẩy lệch mỡ khoang cạnh hầu về phía trong sau. Tổn thương xuất phát từ thùy sâu tuyến mang tai đẩy lệch mỡ khoang cạnh hầu về phía trước trong. Sự đẩy lệch mỡ về phía trước gợi ý tổn tương khoang cảnh. Sự đẩy lệch khoang cảnh về phía sau (được chỉ ra bởi vị trí của động mạch cảnh và tĩnh mạch cảnh) hoặc mỡ khoang cạnh hầu bao xung quanh hoàn toàn tổn thương gợi ý tổn thương khoang cạnh hầu. Sự đẩy lệch mỡ khoang cạnh hầu về phía sau ngoài chứng tỏ tổn tương khoang niêm mạc, trong khi đẩy lệch về phía trước ngoài gợi ý tổn thương khoang sau hầu. Các hạch bạch huyết vùng cổ được phân thành bảy vùng hoặc tầng. Trong đó, tầng I và II và các phần của tầng III và V có thể nhìn thấy trên hình ảnh não. Tầng I gồm các hạch bạch huyết dưới cằm và dưới hàm. Dọc theo chuỗi tĩnh mạch cảnh-nhị thân, các hạch tầng II nằm trên xương móng và các hạch tầng III nằm giữa xương móng và sụn nhẫn. Hạch bạch huyết tầng II tĩnh mạch cảnh-nhị thân (hạch ROUVIERE) nằm gần bụng sau của cơ nhị thân. Điều quan trọng là phân biệt hạch này với mô cơ chạy về phía trước trong ể cuối cùng hình thành bụng trước của cơ nhị thân. Các hạch tầng V ở phía sau của bờ sau của cơ ức đòn chũm.
Các cạm bẫy lý giải
Lý do chủ yếu mà các bệnh ở mô mềm cạnh hầu bị bỏ sót trên hình ảnh não đơn giản là các bác sĩ X quang không nhìn vào vùng này. Như đã nói trên, ở vùng cổ, sự hiện diện bất đối xứng là điểm mấu chốt để nhận ra bệnh. Chẳng hạn, trong khoang niêm mạc hầu ở ngang mức gờ vòi nhĩ và hố Rosenmuller là hầu mũi, có thể ẩn chứa carcinoma hầu mũi, chỉ có thể gợi ý bởi sự không đối xứng nhẹ của các cấu trúc này. Tương tự, ở sàn miệng, bất đối xứng kín đáo các của cơ và các dải mỡ có thể gợi ý bệnh như carcinoma tế bào vảy hoặc abscess sàn miệng. Mô VA ở hầu mũi cao là một khác dấu chỉ có khả năng của bệnh lý. Bình thường VA thoái triển vào những năm 30 tuổi. Lymphoma, nhiễm trùng và HIV có thể gây phì đại bất thường của VA, có thể dễ bị bỏ sót (hình 7). Tương tự, bệnh lý hạch đôi khi chỉ có bất thường trên hình ảnh và có thể báo hiệu một u ẩn, như hạch bạch huyết Rouviere (hình 13).
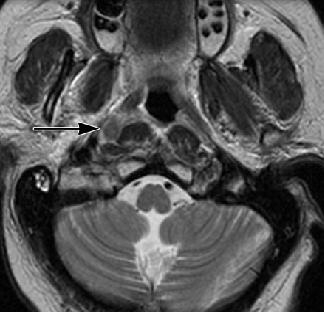
Hình 13. Carcinoma hầu mũi ở bệnh nhân nam 67 tuổi có thay đổi tình trạng tâm thần. Axial T2W cho thấy mô mềm cạnh hầu bất đối xứng với khối cạnh hầu bên bên phải (mũi tên). Khối này cho thấy bắt thuốc sau tiêm, một dấu hiệu phù hợp với hạch Rouviere và là chỉ báo của carcinoma hầu mũi ẩn.
Chẩn đoán phân biệt
U xuất phát từ khoang niêm mạc đầu và cổ thường là carcinoma tế bao vảy. Nguợc lại, bệnh lý hạch bạch huyết ở vùng cổ của người lớn thường gặp nhất là do di căn từ carcinoma tế bào vảy. Tuy nhiên, các lưu ý phân biệt khác trong bệnh lý hạch gồm hạch phản ứng, lymphoma, hạch nung mũ và di căn từ u nguyên phát khác như bệnh lý ác tính tuyến giáp. Các u khác trong phần hình ảnh tình cờ của đầu và cổ có thể xuất phát từ tuyến mang tai (adenoma đa hình thái, u Wathin, carcinoma dạng thượng bì nhầy), mô thần kinh (paraganglioma, neurofibroma, schwannoma), cơ (sarcoma cơ vân) và hầu mũi (u xơ vòm mũi họng người trẻ). Các tổn thương bẩm sinh gồm nang Tonwaldt, mô tuyến giáp lạc chỗ, hemangioma lymphangioma, dị dạng mạch máu, nang bì, nang khe mang và nang ống giáp lưỡi. Các tổn thương viêm gồm abscess, viêm hạch, bệnh Castleman, các tổn thương biểu mô lympho của tuyến mang tai, ziêm tuyến nước bọt và bệnh do răng.
ĐỘ RỘNG CỬA SỔ VÀ MỨC CỬA SỔ
Giải phẫu bình thường
Mắt người chỉ có thể phân biệt được một số giới hạn các sắc độ xám. Trên CT, người ta có thể định rõ một phần của ma trận hình ảnh xuất hiện màu trắng và một phần màu đen. Phạm vi số giữa màu trắng và màu đen mà người ta thiết lập được gọi là độ rộng cửa sổ. Trung tâm của phạm vi số này gọi là mức cửa sổ. Cửa sổ chuẩn như mô mềm, xương, phổi, gan, dưới màng cứng và não thường được cài đặt trước vào hệ thống lưu trữ và truyền tải để dễ sử dụng khi vùng cắt lớp CT được xem xét. Thông thường các bác sĩ X quang xem vùng khảo sát hình ảnh đó với nhiều cửa sổ để làm rõ bệnh. Định chuẩn có thể thay đổi, nhưng ở bệnh viện chúng tôi cửa sổ cài đặt trước với độ rộng/mức như sau: não bình thường 80/35, xương 15 00/450, dưới màng cứng, 31/35, và mô mềm 426/55.
Các cạm bẫy lý giải
Vấn đề đặt ra là các bác sĩ X quang đặt cửa sổ quá rộng hoặc quá hẹp, vì vậy làm mất thông tin chẩn đoán có giá trị. Với thể tích hình ảnh nhiều có thể được tạo ra trên CT đa lát cắt. Các bác sĩ X quang làm việc nhanh có thể không nhìn mổi khảo sát với nhiều cửa sổ, dẫn đến bỏ sót các dấu hiệu bệnh lý quan trọng . Chẳng hạn, lipoma bẩm sinh nhỏ dọc theo liềm gian bán cầu, thường gặp trên CT não thường qui, có thể nhầm với khí trong não vì với cửa sổ não chúng đồng đậm độ với khí trong các xoang cạnh mũi. Tuy nhiên, khi xem ở cửa sổ phổi, lipoma tăng đậm độ rõ so với khí.
Chẩn đoán phân biệt
Thay đổi độ rộng và mức cửa sổ có thể cải thiện việc phát hiện bệnh lý nhu mô (hình 14). Nó có thể làm tăng độ rõ ràng của các động mạch nội sọ trong trường hợp đột quị tối cấp do huyết khối nội động mạch. Trong trờng hợp đột quị cấp, thay đổi độ rộng và mức cửa sổ bằng tay có thể làm tăng tỉ lệ phát hiện của bác sĩ X quang trên CT không cản quang (hình 15).
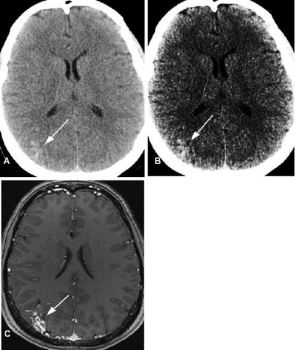
Hình 14. Dị dạng động tĩnh mạch ở nữ 25 tuổi đau đầu. (a) Axial CT không cản quang thấy vùng tăng đậm độ dạng đám kín đáo ở thùy đính phải (mũi tên). (b) Hình này với độ rộng và mức cửa sổ khác, vùng dạng đám (mũi tên) tăng đậm độ so với mô xung quanh. (c) Hình axial T1 W MRI sau tiêm thấy một đám rối mạch máu ngoằn ngoèo với tĩnh mạch dẫn lưu nổi trội (mũi tên), dấu hiệu phù hợp với dị dạng động tĩnh mạch.
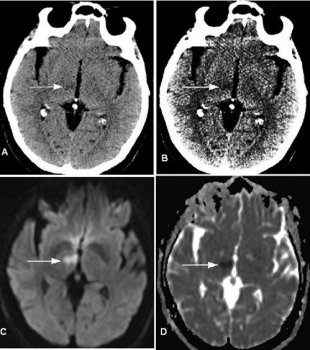
Hình 15. Nhồi máu ở nữ 68 tuổi bị lú lẫn. (a, b) Hình axial CT não không cản quang thường qui với cửa sổ não chuẩn (a) và cửa sổ dưới màng cứng hẹp hơn (b) cho thấy vùng giảm đâm đ̣ộ khu trú kín đáo ở đồi thị phải (mũi tên), một dấu hiệu có thể dễ bị bỏ sót. Hình MRI theo dõi được thực hiện để đánh giá khiếm khuyết thần kinh tiến triển của bệnh nhân. (c, d) trên hình MRI khuếch tán (c) và bản đồ hệ số khuếch tán biểu kiến (d), vùng đồi thị phải (mũi tên) tương ứng với vùng giảm đậm độ i trên CT là tăng tín hiệu ở c và giảm tín hiệu ở d, dấu hiệu chứng tỏ khuếch tán hạn chế trong nhồi máu cấp.
KẾT LUẬN
Các điểm mù được nêu lên trong bài này là các vùng trong đầu gặp trên hình ảnh não thường qui, trong đó các bác sĩ X quang lý giải hầu hết có khuynh hướng gặp sai sót về nhận thức. Nói cách khác, có các vùng mà thường dễ bị bỏ sót nhất nếu bác sĩ X quang dùng cách tiếp cận đích trong việc xem xét hình ảnh. Các vùng này gồm rãnh não, xoang màng cứng, hốc mắt, xoang hang, xương bản vuông, khoang Meckel, thân não (trên CT), đáy sọ và mô mềm cạnh hầu. Ngoài ra, việc dùng độ rộng và mức cửa sổ không thích hợp để đánh giá trên CT có thể gặp khó khăn.
Điểm chú ý. Bước đầu tiên then chốt để tránh các kết quả âm tính giả là nhớ đánh giá các điểm mù này với việc sử dụng một danh sánh toàn diện cho mổi khảo sát hình ảnh não (bảng 2). Hiều biết giải phẫu các vùng này cũng quan trọng, đó là hiểu biết dấu hiện hình ảnh bình thường thấy trên CT và các chuỗi xung khác nhau trên MRI. Ngoài ra, trong việc đánh giá các điểm mù này, điều quan trọng là hiểu rõ các cạm bẫy lý giải có thể dẫn đến kết quả dương tính giả (chẳng hạn, biến thể giải phẫu bình thường có thể nhầm với bệnh lý). Cuối cùng, đưa ra chẩn đoán phân biệt tốt sẽ giúp bảo đảm lý giải đúng và điều trị bệnh nhân thích hợp.
Bảng 2: Danh sách đọc toàn diện cho hình ảnh não thường qui
Bệnh sử lâm sang
Rãnh não*
Não thất
Các cấu trúc đường giữa
Tính đối xứng nhu mô (điều chỉnh độ rộng và mức cửa sổ* )
Bể nền
Xoang hang*
Khoang Meckel*
Xoang màng cứng*
Hình
Tính đối xứng và đậm độ hố sau
Tính đối xứng và đậm độ thân não*
Hốc mắt/nhãn cầu*
Mô mềm cạnh hầu*
Xương (cửa sổ xương)
Các lỗ nền sọ*
Xương bản vuông*
- Ghi chú: Hình ảnh tiêm thuốc sẽ thực hiện nếu có nghi ngờ nhiễm
trùng hoặc bệnh lý ác tính
- Điểm mù
CAO THIÊN TƯỢNG
Nguồn:
Quality Initiatives: Blind Spots at Brain
Imaging1
- Simin Bahrami, MD and
- Catherine M. Yim, MD
November 2009 RadioGraphics, 29, 1877-1896.
Từ khóa: CT · MRI · não · điểm mù





